のどちんこが長いと睡眠時無呼吸症候群になりやすい!?
 睡眠時無呼吸症候群(SAS)とは、無呼吸状態(10秒以上の呼吸停止)が、7時間の睡眠中に30回以上出現する、または1時間あたりに5回以上出現する病態を指します。
睡眠時無呼吸症候群(SAS)とは、無呼吸状態(10秒以上の呼吸停止)が、7時間の睡眠中に30回以上出現する、または1時間あたりに5回以上出現する病態を指します。
多くの場合、いびきを伴います。高血圧などの生活習慣病を合併しやすく、脳卒中、心筋梗塞など命にかかわる疾患との関連性も指摘されています。
原因はさまざまですが、のどちんこ(口蓋垂)が長い方、慢性的な鼻づまりがある方、舌が大きい方などに発症しやすいと言われています。
睡眠時無呼吸症候群は、睡眠を浅くし、日中の眠気や集中力の欠如を招きます。ご自身ではなかなか気づけない病気ですので、ご家族の方でいびきがひどい場合や無呼吸などに気づいたときには、受診を勧めてあげてください。
いびきをかく、睡眠時無呼吸症候群の原因
睡眠時無呼吸症候群の原因は以下のように多岐にわたり、複数の要因が重なって発症するものと考えられています。
鼻づまりを伴う病気
アレルギー性鼻炎、鼻中隔湾曲症、副鼻腔炎、鼻茸など。
のどの病気・形態
アデノイド肥大、口蓋扁桃肥大、のどちんこが長い、舌が大きい・後方に盛り上がっているなど。
肥満
肥満傾向にあると、気道が狭くなり、いびきや無呼吸を起こしやすくなります。
顎の骨格異常
下顎が小さく、舌の根が後方に落ちやすいと、気道が塞がれることがあります。
ストレートネック
デスクワークやスマホの長時間使用などに起因するストレートネックも、いびきや無呼吸が起こる原因になると言われています。
いびき・睡眠時無呼吸症候群の症状

- いびきと無呼吸の繰り返し
- 夜間の目覚め
- 夜間の息苦しさ
- 慢性的な寝不足、疲労感
- 日中の眠気
睡眠の質ばかりでなく、日中の眠気から仕事・学業・家事などにも影響します。
いびきをかきやすい人・睡眠時無呼吸症候群になりやすい人は?
- 鼻づまりの傾向がある方
- のどちんこが長い方、太い方
- 舌が大きい方、後方に盛り上がっている方
- アデノイド、口蓋扁桃の肥大がある方(特にお子さん)
- 下顎が小さく、舌が後方に落ちやすい方
- 肥満傾向にある方
いびきや無呼吸が確認できなくとも、以上のような項目に当てはまり、日中に強い眠気がある・集中力が続かないといった場合には、睡眠時無呼吸症候群を疑い、一度受診されることをおすすめします。
日常生活での悪影響とは?
 睡眠時無呼吸症候群は、慢性的な睡眠の質の低下を招きます。
睡眠時無呼吸症候群は、慢性的な睡眠の質の低下を招きます。
日中の眠気、集中力の低下へとつながり、仕事・学業・家事などにおけるパフォーマンスに影響します。
特に、運転や危険作業にかかわるお仕事をされている方は、突然の急な眠気によって重大な事故を起こす可能性もあります。
学業や家事を含めた、日常生活全般においての質の低下も懸念されます。
「しっかり睡眠時間を確保しているのに日中に強い眠気に襲われる」というときには、睡眠時無呼吸症候群を疑う必要があります。
いびき・睡眠時無呼吸症候群の検査
問診の上、アプノモニターと呼ばれる簡易検査を実施します。
簡易検査の結果に応じて、PSG(ポリソムノグラフィ)検査をおすすめすることもあります。
アプノモニター
就寝前に鼻にチューブ、手にセンサーを装着し、酸素濃度、呼気の流れを測定する検査です。その結果の解析により、睡眠時無呼吸症候群の有無を調べます。
PSG検査
就寝前に鼻にチューブ、手や頭などにセンサーを装着し、酸素濃度、呼気の流れ、いびき、脳波、筋電図、眼球の動き等を測定する検査です。
PSG検査によって、確定診断が可能です。
いびき・睡眠時無呼吸症候群の治療
睡眠時無呼吸症候群の程度、原因に応じて、以下の治療法を使い分けます。
マウスピース療法
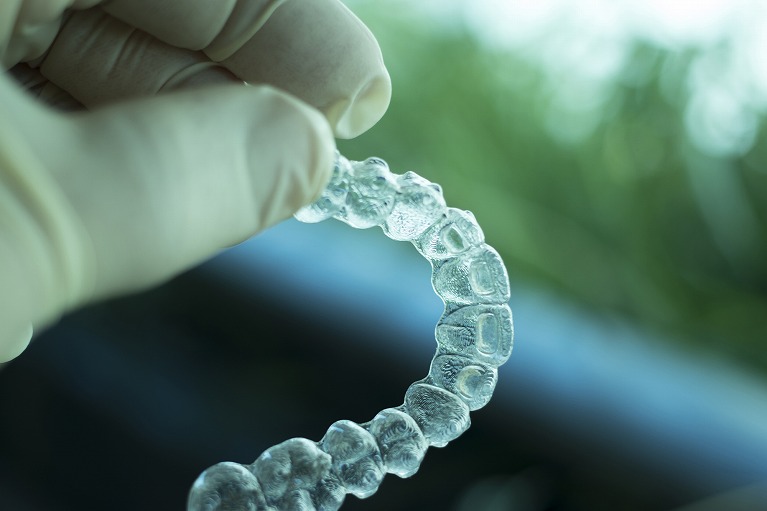
軽度~中等度の睡眠時無呼吸症候群の方が対象です。
歯科的な検査・治療が必要な場合もありますので、その際には速やかにご紹介いたします。
CPAP(シーパップ)療法
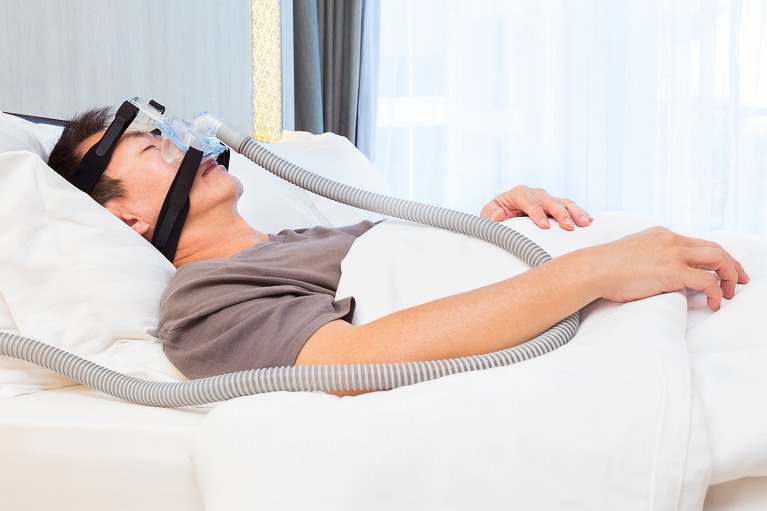
重症の睡眠時無呼吸症候群の方が対象です。
CPAP(持続的陽圧呼吸療法装置)から延びたマスクを装用し、空気を送り込むことで無呼吸を改善します。
鼻づまりで使用できない場合には、鼻づまりの治療の併用を検討します。
治療・手術
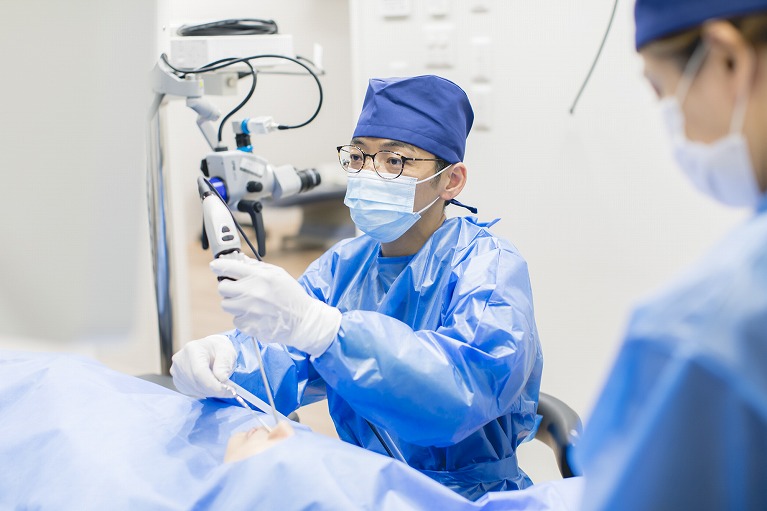
アレルギー性鼻炎、鼻中隔彎曲症、副鼻腔炎、鼻茸などが大きな原因となって睡眠時無呼吸症候群を発症している方が対象です。
それぞれの治療を行うことで、いびき、無呼吸の改善を図ります。
生活習慣指導、アドバイス
寝る前にお酒を飲む習慣がある、適切な寝具を使用していない、寝るときの姿勢が良くないという場合には、その改善のための指導を行います。肥満傾向にある方は、ダイエットも有効です。
お子さんの場合には、顎顔面成長を本来の位置に誘導する治療(顎顔面口腔育成治療)が有効なケースもあります。